Editorial - Modelos de estratificación poblacional de la cronicidad
El reto de la cronicidad y los cambios en su definición
En los países desarrollados las enfermedades crónicas han alcanzado proporciones epidémicas. Su impacto económico es también enorme. En los próximos 10 años, China, India y el Reino Unido proyectan pérdidas de 558, 237 y 33 billones de dólares respectivamente debido a las patologías cardiovasculares, infarto y diabetes1. En España, se calcula que el gasto relacionado con la atención a la cronicidad supone casi el 80% del gasto sanitario total.
En respuesta a este reto, la mejora de gestión de las enfermedades crónicas se ha convertido en una prioridad política para la mayor parte de sistemas sanitarios, tanto por su potencial impacto positivo sobre la salud poblacional como sobre el crecimiento de los costes asociados a la atención sanitaria.
La preocupación por la cronicidad ha venido acompañada de cambios en su definición. Tradicionalmente el concepto de enfermedades crónicas se limitaba a determinadas condiciones médicas, como algunas enfermedades cardiovasculares (cardiopatía isquémica, insuficiencia cardiaca, enfermedad cerebrovascular, enfermedad vascular periférica, …), respiratorias (enfermedad pulmonar obstructiva crónica [EPOC], asma, …), diabetes mellitus, insuficiencia renal crónica, etc., así como algunos factores de riesgo (hipertensión, obesidad, hiperlipemia, etc.).
En la actualidad se ha ampliado para incluir numerosos tipos de cáncer (incluyendo los supervivientes de cáncer), las enfermedades mentales (depresión, esquizofrenia, demencias, etc.), enfermedades músculo-esqueléticas y reumatológicas (osteoporosis, artrosis, artritis, …). También algunas enfermedades de aparición en la infancia (por ejemplo, buena parte de las enfermedades raras) e incluso algunas infecciosas (como la infección por VIH) que eran el paradigma de las enfermedades “agudas”.
El concepto de cronicidad también se entrelaza actualmente con los de fragilidad y deterioro funcional. Esta extensión se fundamenta en que todas estas enfermedades y condiciones comparten –aunque no siempre conjuntamente– una serie de características comunes: causalidad múltiples y compleja, incluyendo múltiples factores de riesgo que a veces se asocian entre sí o tienen relación con hábitos tóxicos y estilos de vida, naturaleza permanente pero un patrón de exacerbaciones, recurrencia y deterioro, ocurrencia a lo largo de la vida pero con una prevalencia incrementada en las edades avanzadas, y el hecho de que pueden conducir a incapacidad, menoscabo de la autonomía personal, dependencia para las actividades de la vida diaria y deterioro de la calidad de vida.
La respuesta desde los servicios sanitarios
Para los servicios sanitarios, las condiciones crónicas también comparten algunas características relevantes: en muchos casos son prevenibles a través de modificaciones en los estilos de vida (tabaquismo, sedentarismo, alimentación, …), de algunos problemas de salud (obesidad, hipertensión, …) y de las políticas sociales y de salud pública, con un importante potencial de reducción de utilización sanitaria futura. Incluso cuando ya están establecidas, es posible prevenir o reducir la aparición de exacerbaciones, descompensaciones y complicaciones, y/o mantener la calidad de vida de los pacientes en niveles aceptables, reduciendo el consumo futuro de servicios sanitarios de alto coste, como la hospitalización de agudos.
También coinciden en requerir la prestación de servicios sanitarios complejos, a largo plazo, integrados y coordinados a través del continuo de atención, con acceso a diferentes profesionales sanitarios y no sanitarios (médicos especializados, generales, enfermeras, rehabilitadores y fisioterapeutas, especialistas en salud mental, trabajadores sociales, …), diferentes niveles asistenciales (primaria, hospital, urgencias, atención a domicilio, centros de media y larga estancia, residencias, …), y diferentes recursos sanitarios (medicamentos, pruebas, rehabilitación, cuidados enfermeros, …), que en muchos casos se extienden a la atención por los servicios sociales. Los sistemas sanitarios juegan, por tanto, un papel central en la prevención, tratamiento y cuidados a los pacientes con enfermedades crónicas.
La identificación de candidatos a estrategias preventivas
La mejora de la gestión de los pacientes de más riesgo es un elemento de política y gestión sanitaria clave para los sistemas sanitarios de los países desarrollados. En las últimas décadas, se han propuesto diversas fórmulas de detección temprana e intervenciones preventivas dirigidas a poblaciones de riesgo moderado, con el fin de evitar o retrasar el desarrollo de patologías crónicas. Y se ha puesto un notable énfasis –y dedicado un considerable volumen de recursos– al desarrollo de estrategias de gestión de enfermedades (disease management) y de gestión de casos (case management) encaminadas a mejorar la atención de los pacientes con una o varias dolencias crónicas.
Todas estas intervenciones se basan en la coordinación de cuidados, la concepción integral de la atención, la toma de decisiones basada en la evidencia y la implicación y capacitación de los pacientes2. Su objetivo último es prevenir descompensaciones, con el consiguiente ahorro de recursos –sobre todo de atención especializada, en forma de visitas a urgencias o ingresos, o de servicios sociales– y las esperables mejoras en calidad de vida y resultados clínicos. Una hipótesis subyacente en este razonamiento es que la inversión de recursos en tareas preventivas, especialmente en aquellos pacientes con riesgos identificados, puede reportar ahorros netos a las finanzas sanitarias.
Un componente esencial de todas estas estrategias es el desarrollo de mecanismos de identificación de candidatos que permitan reconocer con suficiente precisión (y antelación) a los pacientes con diferentes riesgos, con especial atención a los de alto riesgo, de modo que habiliten la capacidad de desarrollar programas/intervenciones sobre cada categoría de paciente (en función de su riesgo relativo de experimentar un evento negativo) con anterioridad a que se produzca el deterioro del estado de salud y se incurra en los costes potencialmente.
Estos programas se apoyan en la identificación prospectiva de aquellos pacientes que tienen más probabilidad de descompensación y que sean sensibles a intervenciones de prevención3. Identificar a los pacientes que efectivamente están riesgo de sufrir un evento prevenible (mediante escalas de valoración o sistemas de agrupación de pacientes) es condición necesaria para que las intervenciones puedan ser efectivas.
Una de las estrategias centrales de todos los programas de gestión de enfermedades crónicas es el desarrollo de herramientas válidas y precisas para seleccionar a los participantes que se beneficiarían de cada programa o de recibir algun componente de un programa4.
Utilidad de la medición de riesgos
La distribución de la utilización de recursos sanitarios por la población es marcadamente asimétrica, con un reducido número de individuos responsable de una gran proporción de los costes sanitarios. Esta distribución tiene importantes implicaciones para la orientación de las intervenciones preventivas, la asignación de presupuestos y la evaluación de los servicios. Nótese que esta distribución asimétrica es esperable (los recursos sanitario se orientan mucho más a la atención de personas enfermas que a la de las sanas).
La probabilidad (=riesgo) de una persona (o un grupo de personas con características comunes) de sufrir un determinado evento (morir, ingresar en el hospital, consumir un volumen elevado de recursos sanitarios, etc.) puede ser estimada a partir de determinadas características de esas personas que las diferencian de otras, incluyendo su consumo previo de recursos sanitarios.
Los instrumentos que se construyen para medir este riesgo adoptan diferentes nombres: sistemas de ajuste de riesgos (risk adjustment systems), sistemas o modelos de estratificación poblacional (risk sratification), modelos predictivos (predictive modelling), sistemas de ajuste de la gravedad (severity adjusment), sistemas de clasificación de pacientes (Patient Classification Systems) y algún otro. Los nombres varían en función de su utilidad prevista o de los métodos empleados en su desarrollo, pero lo esencial es que estiman el riesgo de una persona (o un grupo de personas) de sufrir un determinado evento o de consumir más o menos recursos sanitarios.
El proceso habitualmente requiere analizar los datos históricos de grandes cohortes de pacientes (a veces millones personas). Los pacientes similares desde el punto de vista de su probabilidad de sufrir un evento futuro se agrupan conjuntamente. Una vez desarrollado el instrumento se puede aplicar de forma prospectiva (predicción) a poblaciones similares para estimar la probabilidad de experimentar futuros eventos de los individuos en función de su nivel de riesgo esperado5. La medición de riesgos permite diseñar intervenciones -más o menos intensivas- de cuidados adecuados a los diferentes niveles de riesgo de los individuos con enfermedades crónicas.
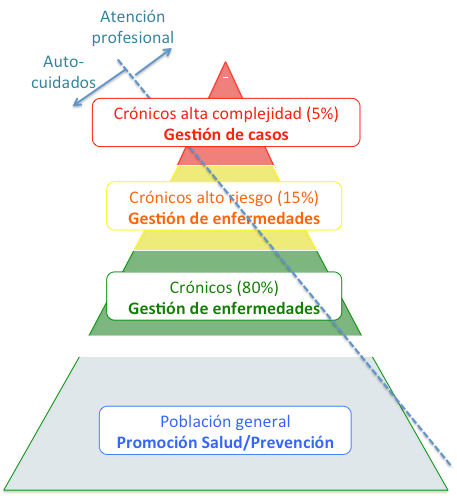
La pirámide de estratificación poblacional desarrollada por la aseguradora estadounidense Kaiser Permanente6 ha sido adoptada (y adaptada) a nivel internacional como una herramienta de referencia que permite visualizar el conjunto de la población estratificada (Figura 1), identificando a los grupos de pacientes de mayor riesgo, y orientando de forma precisa las diferentes intervenciones –de diferente intensidad, objetivos, y costes– de gestión de la cronicidad.
|
Figura 1. Gestión poblacional de la cronicidad |
|
|
|
Adaptación de la Pirámide de Kaiser Permanente |
Los objetivos esenciales de esta estratificación son:
- Ayudar en el establecimiento una prima de aseguramiento “justa”, que sea adecuada para cubrir los costes de la atención futura de cada paciente en función de información histórica. Esta aplicación es de uso generalizado en los sistemas de salud basados en el aseguramiento, intentando reducir los incentivos para que las aseguradoras eludan los pacientes de mayor coste y que más necesitan la atención (evitar la selección de riesgos), pero también es útil para establecer presupuestos acordes a los consumos esperados en los sistemas tipo National Health Services.
- Identificar aquellos pacientes en los cuáles una intervención adecuada puede mejorar los cuidados y evitar ingresos u otros eventos relacionados con la descompensación o complicación de sus condiciones (case finding) Esta es la aplicación que aparentemente tiene un mayor interés desde el punto de vista de la mesogestión y la microgestión de la cronicidad7.
- Gestión de servicios sanitarios, permitiendo realizar comparaciones “ajustadas” de los resultados obtenidos por diferentes proveedores sanitarios. De hecho, los sistemas de estratificación de riesgos son la base de los indicadores de rendimiento.
- Permitir evaluar la efectividad de las intervenciones orientadas a mejorar la atención y la calidad de vida de la población con enfermedades crónicas5.
Métodos de estratificación
Existen varias alternativas o métodos de estratificación. La aproximación que se emplee dependerá fundamentalmente del riesgo que se quiere predecir, la ventana temporal en que se quiera evaluar dicho riesgo y el propósito u objetivo de la predicción. Se utilizan principalmente tres metodologías para la estratificación de pacientes:
- Enfoques basados en algoritmos de umbrales, también conocidos como sistemas basados en reglas o criterios. Utilizan una serie de criterios definidos a priori, que definen o describen al paciente de alto riesgo. Se trata de algoritmos, por tanto no hay modelización estadística. Esta técnica identifica pacientes que cumplen con los criterios o umbrales para un parámetro de interés, por ejemplo el reingreso8.
- Enfoques basados en juicios clínicos, o en “intuición” clínica. En este caso, son los clínicos quienes en base a su experiencia, formación y juicio identifican aquellos individuos que consideran serán de alto riesgo y por tanto se pueden beneficiar de una intervención. A pesar de no existir un ajuste de riesgos explícito, seguramente este es el método más empleado en nuestro país para asignar pacientes a intervenciones, salvando algunas excepciones, aunque la precisión relativa del juicio clínico como predictor de riesgos futuros es incierta: los médicos parecen identificar bien los pacientes con riesgo actual, pero ser menos capaces de prever cuáles lo serán en un futuro9.
- La modelización predictiva trata de establecer relaciones entre diferentes variables (independientes o predictoras) con el objetivo de predecir un resultado futuro (variable dependiente, outcome, endpoint). La modelización predictiva incorpora fórmulas de interpretación de la información histórica, mapea las asociaciones y relaciones estadísticas entre las variables y pronostica eventos futuros. Los modelos predictivos se han mostrado superiores a los algoritmos de umbrales y al juicio clínico en la identificación de pacientes en riesgo de sufrir un ingreso futuro. Sin embargo, en esta categoría se encuentra una gran variedad de técnicas, con grados de desarrollo relativos, y sin que exista un consenso claro acerca de la superioridad de unas sobre otras. A pesar del interés de los modelos de inteligencia artificial y redes neuronales, su aplicación a la predicción de riesgos es todavía menor y, en la práctica, los modelos predictivos se basan sobre todo en modelos de regresión.
Implantación
Si bien la decisión de poner en marcha un sistema de estratificación conlleva una complejidad técnica no desdeñable (en relación con su poder predictivo y demás características estadísticas, o con la minuciosidad necesaria para disponer de variables predictoras de calidad y en tiempo), el diseño de estos sistemas no se resuelve únicamente en base a soluciones técnicas.
De hecho, el enfoque y ejecución de una estrategia de estratificación de riesgos debe emanar de los preceptos que se establezcan en el marco de una estrategia global de atención a la cronicidad. En este sentido, la definición de los objetivos de la estratificación (los outcomes a predecir), la selección de las variables a utilizar, o la preservación de una lógica clínica y de gestión que subyazca al modelo son esenciales y han de responder a objetivos estratégicos de mejora de la salud poblacional.
La participación de clínicos en la implementación de este tipo de modelos –y no sólo del staff técnico, metodólogos o informáticos– es importante para asegurar su comprensibilidad, su lógica clínica y en cierto modo, legitimar sus resultados.
En el marco de la gestión poblacional de crónicos, una aproximación habitual es perseguir el objetivo de reducir los ingresos urgentes o evitables mediante un mejor manejo de las condiciones clínicas de larga duración. La estratificación también se puede enfocar en objetivos o subpoblaciones concretas –por ejemplo, diabéticos, o ancianos frágiles– para el diseño de intervenciones específicas de mejora de los cuidados. La clave es pues la definición que se dé a “mejora de los cuidados” y, por tanto, la definición detallada de una estrategia de atención a la cronicidad determinará la elección de los objetivos de las estratificación, la elección del sistema a adoptar y las variables a utilizar.
La población a estratificar dependerá en gran medida de la estrategia de atención a la cronicidad que se adopte y de la disponibilidad de información – por ejemplo, si sólo disponemos de información hospitalaria sólo podríamos trabajar sobre la población con contacto hospitalario previo. Idealmente, parece que toda estrategia global de atención a la cronicidad debería empezar por estratificar al conjunto de la población, tomando como referencia la pirámide de Kaiser Permanente para distribuir los riesgos en la población general.
Una vez definidos los objetivos y variables a emplear, se ha de considerar, de entre los diferentes sistemas y modelos disponibles, que aproximación se ajusta mejor a dichos criterios. Como se ha visto, tanto los sistemas de categorización como los modelos predictivos operan casi siempre en base a modelos de regresión. La herramienta de estratificación que se emplee será el resultante del sistema o modelo seleccionado y la plataforma de software necesario para ejecutarlo. Dicha plataforma puede consistir en un portal web, un paquete comercial que integre el modelo (como es el caso de los sistemas de categorización de 3M o de la John Hopkins) o una base de datos.
Por tanto, una de las primeras decisiones a tomar es cómo se pretende usar la herramienta, yendo las opciones desde la externalización del diseño y ejecución del modelo, hasta la elaboración y manejo con recursos propios. Dicha decisión ha de tomarse considerando a su vez el nivel de centralización de la ejecución del modelo (a nivel de prescriptor individual, de centro, de área de salud, etc.). Alternativamente, se puede ejecutar centralmente, remitiendo y actualizando la información sobre los pacientes de alto riesgo a cada usuario final .
En la práctica, es habitual que el “refresco” del sistema (la frecuencia con que se resitúa a los pacientes en función de su riesgo en la pirámide) se realice de un modo regular y sistemático, una vez al mes en la mayor parte de los casos. Una adecuada frecuencia de actualización es importante desde el punto de vista de la asignación eficiente de pacientes a programas preventivos de diferente intensidad (gestión de casos, gestión de enfermedades o intervenciones de menor intensidad). Se antoja preceptivo buscar un equilibrio entre la frecuencia de actualización y la carga administrativa asociada a la ejecución del modelo. Junto con la frecuencia de ejecución, la recalibración del modelo –la revisión de los pesos asignados por el modelo a cada variable en función de cambios demográficos, en la práctica clínica o de codificación– y su remodelación –por cambios de enfoque estratégico o deficiencias en el rendimiento predictivo– son también elementos a tener en consideración.
Finalmente, se ha de considerar los costes de la implementación de un sistema de estratificación. Básicamente consisten en los costes de adquisición del instrumento, costes de adquisición del software, costes asociados a la obtención de los datos y costes en capital humano. Algunos modelos, como el PARR británico de predicción de reingresos, el Combined Predictive Model también del NHS o el sistema de categorización Hierarchical Condition Categories (HCC) son open-source. Otros sistemas son de propiedad corporativa y su uso está sujeto a la contratación con el propietario o sus distribuidores. Los ACGs o los CRGs son comercializados ya integrados en un paquete de software. En otros casos la plataforma de soporte habrá de diseñarse internamente o comisionarse a un tercero.
En cuanto a la obtención de información, pueden existir costes asociados a su extracción, depuración y homogeneización, así como a la combinación de diferentes bases de datos. Típicamente, a mayor descentralización del punto de obtención de la información –por ejemplo, la relativa a AP (aunque no en todos los sistemas)– mayores serán los costes de asociados a su obtención. Menores por tanto en el caso de la obtención de información hospitalaria o censal. Estos costes asociados a la información son en buena parte costes laborales. Junto a estos, han de considerarse los tiempos de elaboración, diseño conjunto e implicación de clínicos con los equipos técnicos, así como los costes asociados a la ejecución del modelo en la frecuencia y modo deseables. En este sentido, cuanto mayor sea la simplicidad del modelo –la facilidad con que se puede ejecutar en la práctica, en términos de costes y tiempos, menores serán los costes asociados a su ejecución.
La tabla 1 sintetiza las principales dimensiones de evaluación de sistemas de ajustes de riesgo a la hora de su implantación.
|
Tabla 1. Dimensiones para la evaluación de sistemas de ajuste de riesgo |
|
|
Criterio |
Definición |
|
Poder predictivo |
Capacidad para explicar la variabilidad en el riesgo de experimentar un determinado evento en una población determinada. |
|
Lógica subyacente |
Grado de relación con la práctica clínica habitual y de significación clínica para profesionales, proveedores y gestores. |
|
Incentivos |
Capacidad y dirección de influencia sobre el comportamiento de los diferentes agentes. |
|
Resistencia a la manipulación |
Grado en que los agentes no pueden manipular la herramienta en su beneficio, incluyendo la capacidad de auditar los resultados. |
|
Disponibilidad de los datos |
Grado de accesibilidad de la información sobre la que se asienta el sistema, en términos de calidad, intensidad de la codificación e inmediatez. |
|
Transparencia |
Grado en que los diferentes agentes entienden el concepto y operativa del sistema. |
|
Simplicidad |
Facilidad de implementación y uso. |
|
Fiabilidad |
Estabilidad de los niveles de riesgo en el tiempo y con datos de poblaciones diferentes. |
|
Coste |
Costes monetarios y no monetarios de la herramienta, de la obtención de los datos, de su mantenimiento. |
|
|
|
Conclusiones
Existen diversas aproximaciones a la estratificación de riesgos, básicamente en función de los objetivos que se pretenda alcanzar –desde la identificación de casos para programas de care management y case management, la determinación de primas de cobertura aseguradora o la gestión de la morbimortalidad atendida– y, en estrecha relación con la primera, de aquello que se pretenda predecir.
La disponibilidad, calidad y accesibilidad de la información predictora, así cómo los costes asociados al desarrollo e implementación de las herramientas son las otras dos dimensiones a considerar. En última instancia, y en el marco de la gestión poblacional de crónicos, la elección de un sistema –o varios, en función de las diferentes necesidades de gestión, planificación, evaluación, reembolso, u otras- debería ser coherente y, en definitiva, emanar, de una estrategia local de atención a la cronicidad.
La estratificación de base predictiva constituye una información de importancia estratégica para la gestión de la cronicidad, pero no es la única necesaria. La pregunta que ha de plantearse un gestor es doble: por una parte, ha de concretar qué información estratégica necesita para diseñar e implementar su estrategia de atención a la cronicidad, y a continuación determinar cuál es el modo más eficiente –en términos de uso de bases de datos y herramientas– de obtener dicha información.
Difícilmente una sola herramienta aportará todas las funcionalidades y toda la información que un gestor necesita para ejecutar una estrategia de cronicidad. Del mismo modo, los beneficios asociados al uso de estas herramientas se materializarán en la medida en que la información que aporten se utilice para informar los procesos de planificación, de diseño y prestación de los servicios sanitarios, así cómo de la identificación de los pacientes más susceptibles de beneficiarse de estos. En la elección de una o varias herramientas de estratificación, las consideraciones de eficiencia han de jugar un papel importante, dado el potencial coste asociado al uso de dichos sistemas.
Típicamente, en la práctica se debería tratar de predecir eventos que cumplan una serie de características: son indeseables para el paciente, significativos o costosos para el sistema sanitario, disponemos de intervenciones o tecnologías para prevenirlos, y su registro se realiza rutinariamente en bases de datos. La variable relativa a ingresos –o reingresos- hospitalarios es probablemente una de las variables dependientes más utilizadas.
Reviste especial interés la identificación temprana de aquellos pacientes en riesgo de sufrir ingresos urgentes, evitables o prevenibles –esto es, aquellos ingresos cuya causa es la descompensación o exacerbación de alguna condición crónica cuyo manejo en AP los podría reducir. Al discriminar los ingresos evitables o urgentes, se consigue identificar aquellos pacientes teóricamente susceptibles de beneficiarse de programas de gestión de la cronicidad que puedan resultar en una prevención efectiva de dichos ingresos.
Las cuestiones de impactibilidad a nivel de cada paciente individual habrían de sumarse a continuación para refinar la identificación y selección de los pacientes con mayor probabilidad de éxito.
Es importante no perder de vista que un sistema de estratificación de riesgos es únicamente una parte (importante) de una estrategia global de gestión de la salud poblacional. En el marco de la gestión de la cronicidad, debemos asegurar que la predicción de riesgos es consistente y se engloba en una estrategia de cronicidad más amplia.
El sistema de estratificación sólo identifica pacientes. Por sí mismo no gestiona ni previene el deterioro. Puede parecer obvio, pero la elección del sistema de estratificación ha de enmarcarse en una estrategia global.
A partir de esta estratificación general, y en función de la estrategia de gestión de crónicos definida, se podría considerar proceder al diseño de intervenciones para las diferentes categorías de riesgos. Aquí de nuevo sería de interés profundizar en la estratificación intragrupo, con instrumentos condición-específicos u otros (de consumo de recursos sociales, ingresos residenciales, etc.) que permitiesen mejorar el diseño de las intervenciones de gestión de casos (individuos de muy alto riesgo) o de gestión de enfermedades (alto riesgo), así como las actividades de menor intensidad o preventivas en poblaciones de bajo o sin riesgo de la pirámide de Kaiser.
Salvador Peiró
Investigador. Fundación para el Fomento de la Investigación Sanitaria y Biomédica de la Comunidad Valenciana (FISABIO). Red de Investigación en Cronicidad, Atención Primaria y Promoción de la Salud (RICAPPS-). Investigador asociado del CRES-UPF.